СТЪПАЛО
Краката ни са постоянно под стрес. Не е чудно, че 80 процента от нас ще имат някакъв проблем с краката си в един или друг момент. Много фактори влияят върху състоянието на краката ни: ниво на активност, професия, други здравословни състояния и може би най-важното – обувките. Много от проблемите, които възникват в стъпалото, са пряко свързани с обувките, така че е много важно да изберете обувки, които са подходящи за краката ви.
Кости и стави
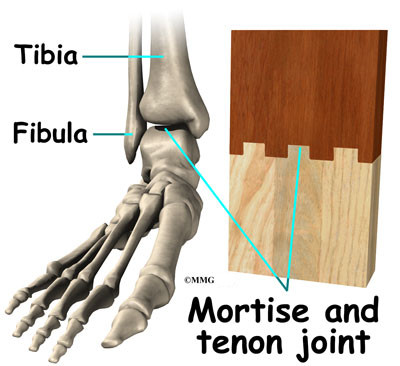
Скелетът на стъпалото започва с талуса или глезенната кост, който представлява част от глезенната става. Двете кости на долната част на крака, големия пищял и по-малката фибула, се събират в глезенната става и образуват много стабилна структура, известна като mortise and tenon joint.
Двете кости, които съставляват задната част на стъпалото (понякога наричана задната част на краката), са талусът и калканеусът (или петата). Талусът е свързан с калканеуса в субталарната става. Глезенната става позволява на крака да се огъва нагоре и надолу. Субталната става позволява на крака да се люлее настрани.
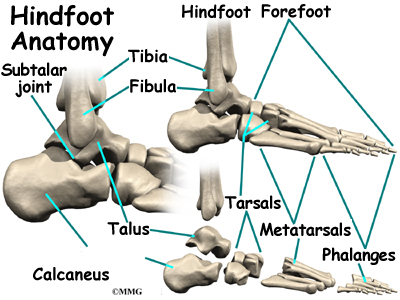
Точно надолу по стъпалото от глезена е набор от пет кости, наречени тарзални кости, които работят заедно като група. Между тарзалните кости има множество стави. Тарзалните кости са свързани с петте дълги кости на стъпалото, наречени метатарзали. Двете групи кости са доста твърдо свързани, без много движение в ставите.
Накрая има костите на пръстите на краката, фалангите. Ставите между метатарзалите и първата фаланга се наричат метатарзофалангиална става (MTP). Големият пръст на крака, палеца или hallux, е най-важният пръст за ходене, а първата MTP става е обща зона за проблеми в стъпалото.
Лигаменти (връзки) и сухожилия
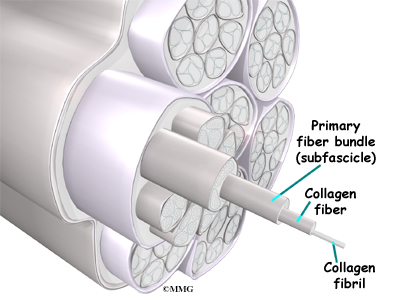
Лигаментите са меките тъкани, които прикрепят костите към костите. Лигаментите са много подобни на сухожилията. Разликата е, че сухожилията прикрепят мускули към костите. И двете от тези структури са изградени от малки влакна от материал, наречен колаген. Колагеновите влакна се свързват заедно, за да образуват структура, подобна на въже. Лигаментите и сухожилията се предлагат в много различни размери и като въже са съставени от много по-малки влакна. Колкото по-дебел е лигаментът (или сухожилието), толкова е по-силен.
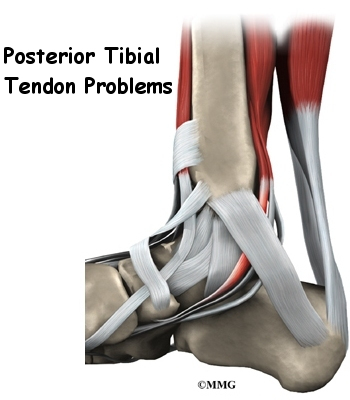
Голямото ахилесово сухожилие е най-важното сухожилие за ходене, бягане и скачане. Той прикрепя мускулите на прасеца към петната кост, за да ни позволи да се повдигнем на пръстите на краката. Задното тибиално сухожилие прикрепва един от по-малките мускули на прасеца към долната страна на стъпалото. Това сухожилие помага да се поддържа арката и ни позволява да завъртим крака навътре. Пръстите имат прикрепени сухожилия, които огъват пръстите надолу (в долната част на пръстите на краката) и изправят пръстите на краката (на върха на пръстите на краката). Предното тибиално сухожилие ни позволява да повдигнем крака. Две сухожилия се движат зад външната шина на глезена и помагат да се обърне стъпалото навън.
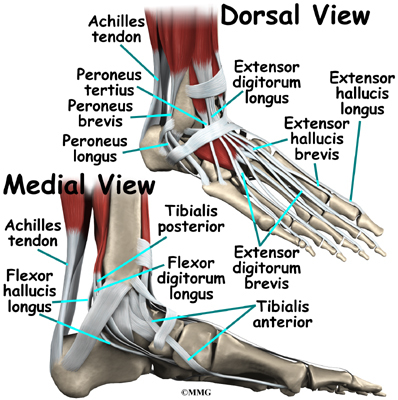
Много малки лигаменти държат костите на стъпалото заедно. Повечето от тези връзки образуват част от ставната капсула около всяка от ставите на стъпалото. Ставната капсула е водонепроницаема торбичка, която се образува около всички стави.
Мускули
По-голямата част от движението на стъпалото се причинява от по-силните мускули в подбедрицата, чиито сухожилия се свързват в стъпалото. Свиването на мускулите в крака е основният начин, по който движим краката си, стоим, ходим, бягаме и скачаме.
В стъпалото има множество малки мускули. Въпреки че тези мускули не са толкова важни, колкото малките мускули в ръката, те влияят върху начина, по който краката ни функционират. Увреждането на някои от тези мускули може да причини проблеми.
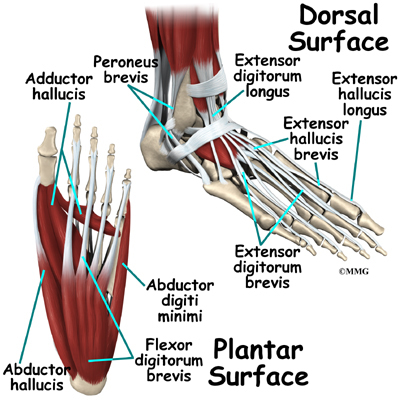
Повечето от мускулите на стъпалото са подредени на пластове върху подметката на стъпалото (плантарна повърхност). Там те се свързват и движат пръстите на краката, както и осигуряват подплънки под подметката на стъпалото.
Нерви
Основният нерв на стъпалото, тибиалният нерв, навлиза в подметката на стъпалото, като се движи зад вътрешната шина на глезена, медиалния малеол.
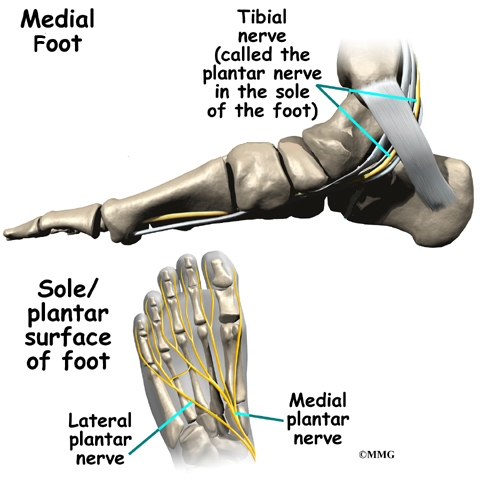
Този нерв доставя усещане към пръстите на краката и подметката на стъпалото и контролира мускулите на подметката на стъпалото. Няколко други нерви инервират външната страна на стъпалото и надолу в горната част на стъпалото.
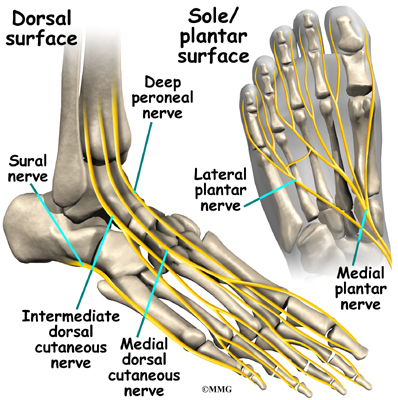
Тези нерви предимно осигуряват усещане за различни области на горния и външния ръб на стъпалото.
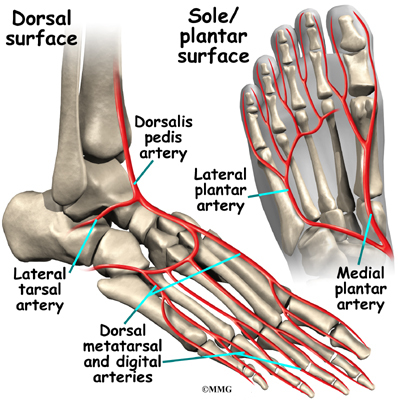
Кръвоносни съдове
Основното кръвоснабдяване на стъпалото, задната тибиална артерия, минава точно до едноименния нерв.
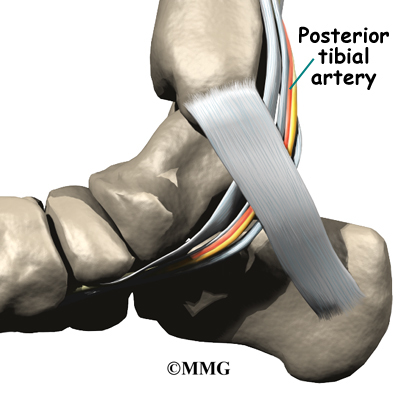
Други по-малко важни артерии навлизат в стъпалото от други посоки. Една от тези артерии е дорсалис педис, който минава надолу в горната част на стъпалото. Можете да усетите пулса си там, където тази артерия протича в средата на горната част на стъпалото.
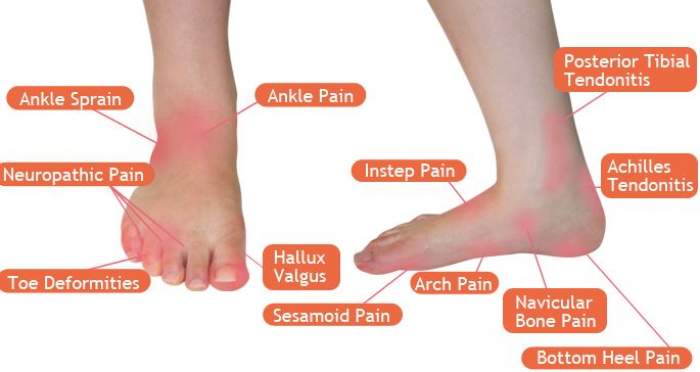
Заболявания и проблеми на стъпалото
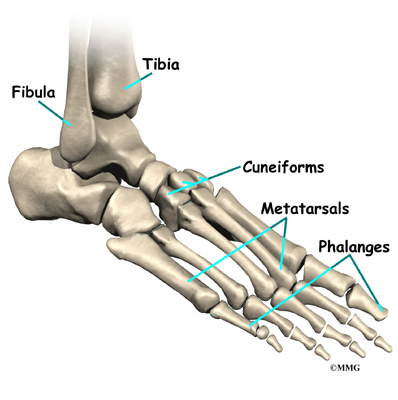
Ходилото има доста сложен строеж. Състои се от множество кости – задноходилни кости (скочна, петна, ладиевидна, кубовидна и три клиновидни кости) и пет предноходилни кости и кости на пръстите (фаланги). Те са свързани чрез сложни по строеж и функция стави, мускули, сухожилия и лигаменти.
Ходилата ежедневно са подложени на голямо натоварване и могат да бъдат засегнати от множество различни проблеми.
Най-честите ортопедични проблеми на ходилото са:
Деформации на ходилото
- Плоски стъпала
Плоскостъпието може да бъде вродено и придобито. Придобитите форми могат да възникнат след травми, изгаряния, професионално пренапрежение, напълняване, при неврологични заболявания, мускулна дистрофия и др.
При плоски стъпала се установяват следните отклонения от нормата: снижаване на надлъжния свод на ходилото, абдукция на предния ходилен отдел, пронация на задния ходилен отдел – повдигане на външния ръб на ходилото и снижаване на вътрешния.
Най-честото оплакване при плоскостъпие е появата на болка в ходилата. Абнормното натоварване на колената и тазобедрените стави може да доведе до поява на болка в тях.
Лечението може да е консервативно (ортопедични стелки, редресираща гимнастика, задържащи гипсови превръзки, ортези) и оперативно.
- Халукс валгус (изпъкнало кокалче)
Халукс валгус е деформация на първата метатарзофалангеална става (ставата в основата на палеца на крака). Налице е подутина отстрани на големия пръст на крака. При това състояние големият пръст се извива към другите пръсти и минава под тях.
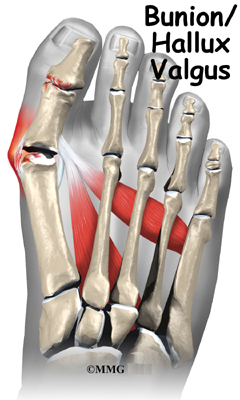
Халукс валгус се среща много по-често при жени. За появата му основна роля има носенето на неудобни, тесни обувки с висок ток. По-рядко се касае за наследственост или подагра.
Ходенето е болезнено. Кожата в областта на деформацията е зачервена, задебелена, омазолена. Лечението зависи от степента на деформацията и включва: носене на широки, удобни обувки с нисък ток, поставяне на гумен-силиконов разширител между палеца и втори пръст, болкоуспокояващи медикаменти и оперативно лечение при тежки случаи.
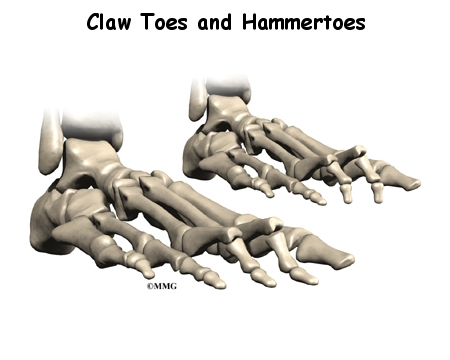
- Пръст-чукче
Пръст-чукче представлява деформация, която засяга най-често втори пръст на ходилото. Първата фаланга на пръста е в силна дорзална флексия, а дисталната в плантарна флексия. Възниква поради дисбаланс в околните мускули, сухожилия или връзки, които обикновено поддържат пръста на крака изправен. Появата му се свързва с носене на тесни обувки, по-дълъг втори пръст, травми, наследственост, някои болести, като например ревматоиден полиартрит.
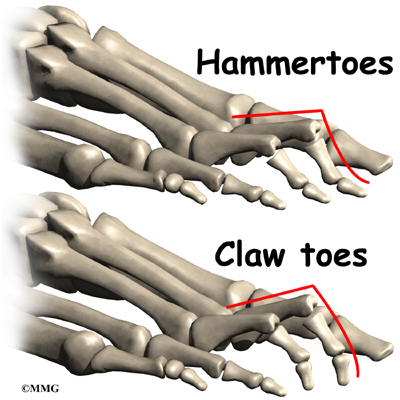
Основното оплакване е силна болка при ходене. Образуват се болезнени мазоли върху средната интерфалангеална става, която стърчи нагоре, а също и на върха на пръста, който се притиска надолу. Лечението е оперативно.
Други деформации на ходилото са:
- вродено еквино-варусно ходило
- сводесто ходило
- конско ходило и др.
Фрактури на костите на ходилото
Счупванията на костите на ходилото са често срещани. Могат да бъдат причинени от падане, усукване, директен удар на крака от твърд предмет. Обикновено се изявяват със силна болка, оток, ограничени движения. Различават се:
- фрактура на скочната кост (талус)
Скочната кост може да се счупи при усукващи травми на ходилото, силна дорзална флексия или при падане върху крака от височинна. В областта на глезенната става (талусът участва във формирането й) се установява оток, кръвонасядане, движенията са ограничени и болезнени.
- фрактура на петната кост – петната кост се счупва при директен удар върху петата, който най-често се получава при падане от високо.
- фрактура на ладиевидната, кубовидната и клиновидните кости
- фрактура на метатарзалните кости
- фрактура на фалангите.
Изкълчвания на ставите на ходилото
Изкълчванията на ставите на ходилото не са чести, но могат да причинят инвалидизиране на пациента. Срещат се:
- изкълчване на долната скочна става
- изкълчване на Шопартовата става
- изкълчване на тарзо-метатарзалната става
- изкълчване на пръстите на ходилото.
Други болести на ходилото са:
- Плантарен фасциит
Плантарният фасциит представлява възпаление на плантарната фасция – дебела съединителнотъканна ципа, която свързва петата с пръстите. Тя действа като амортисьор и поддържа свода на ходилото. При прекомерно разтягане на плантарната фасция, може да настъпи разкъсване и възпаление.
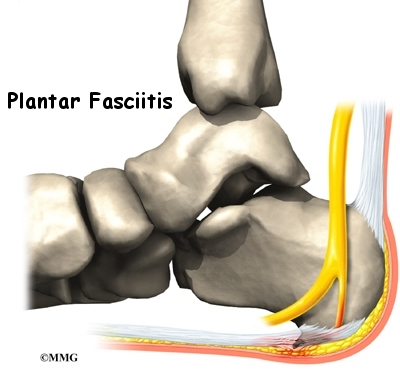
Фактори, които повишават риска от развитие на плантарен фасциит са: затлъстяване, висок свод на ходилото или плоско стъпало, бременност, бягане на дълги разстояния.
Основният симптом при плантарен фасциит е болка в петата или понякога в средната част на стъпалото. Болката може да бъде тъпа или остра, по-силна е сутрин, когато правите първите стъпки или след продължително стоене седнал.
Лечението при плантарен фасциит включва: почивка, студени компреси, ортопедични стелки, носене на подходящи обувки, упражнения за разтягане. Прилагат се нестероидни противовъзпалителни средства, кортикостероиди. Рядко се налага оперативно лечение.
- Поднокътна екзостоза – доброкачествен костен тумор, който се среща в дисталните фаланги на пръстите на краката. Причинява болка и деформация на ноктите.
- Болест на Köhler – представлява васкуларен остеохондрит, който причинява колабиране на ладиевидната кост.
- Ганглион – представлява киста, изпълнена с желеподобна материя. Произхожда от ставна капсула или сухожилно влагалище. Обикновено протича безсимптомно, но при притискане на нерв може да причини болка, изтръпване.
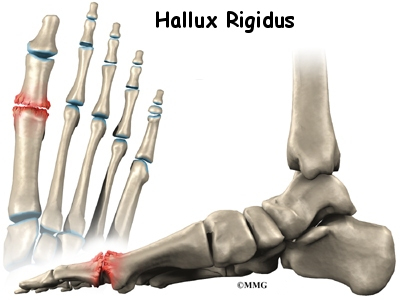
- Hallux rigidus – вдървен палец на ходилото в резултат от остеоартроза в първа метатарзофалангеална става. Палецът постепенно се сковава, като остава фиксиран във флексия.
- Подагрозен артрит – обикновено се засяга първата метатарзофалангеална става на палеца на десния крак. Има силна болка, кожата над ставата е зачервена, затоплена.
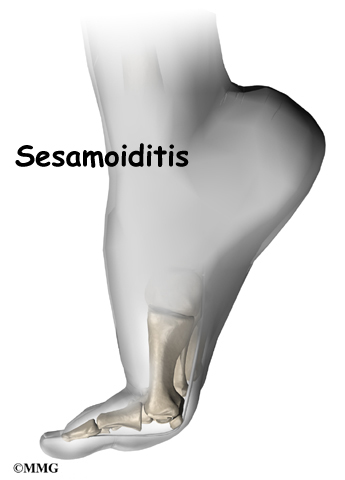
- Сезамоидит – възпаление на двете сезамовидни кости, разположени под главата на първата метатарзална кост. Появява се болка в областта на първата метатарзофалангеална става.
Освен ортопедичните проблеми на ходилото има още много видове проблеми, свързани с нервите, съдовете, кожата на ходилото, както и с ноктите на пръстите на краката:
- Врастнал нокът
Ноктите на краката са извити, а не плоски и страничните им ръбове могат да проникнат дълбоко в кожата на пръста. Най-често се засяга нокътя на палеца на крака. Той прониква дълбоко и уврежда меките тъкани.
Чести причини за поява на врастнал нокът са: неправилно изрязване на ноктите, носене на тесни, неудобни обувки, наследствени фактори, травма на големия пръст на крака, някои видове спорт, като балет, футбол и др.
Основните оплаквания при врастнал нокът са болка, зачервяване и подуване на кожата около нокътя. Засегнатата зона може да се инфектира. Налице е силна болка, зачервяване, оток, секреция, разрастване на кожата, която обгръща нокътя.
Лечението при врастнал нокът включва: правилно изрязване на нокътя, той трябва да се остави да израсне извън края на пръста, поставя се малък тампон под ръба на нокътя, локално антибиотични препарати. При тежки случаи и неуспех от консервативното лечение се извършва оперативно лечение – отстраняване на нокътя.
- Tinea pedum (обрив на атлета)
Tinea pedum представлява кожна микоза, която се развива между пръстите на краката или по свода на стъпалата. Причинява се от гъбички от род Трихофитон, Епидермофитон. Предразполагащи фактори са: повишено изпотяване на краката, увредена кожа, диабет, отслабен имунитет и др.
Характерни симптоми са появата на сърбеж, мехурчета, залющване на кожата, формират се цепнатини (фисури) с леко подмокряне и неприятна миризма. Заболяването има хронично протичане, с месеци и години.
За ефективното лечение на кожната микоза на ходилата е много важно болните да поддържат краката си чисти и сухи. Прилагат се различни антисептици и противогъбични средства.
- Онихомикоза (гъбички на ноктите)
Появата на жълти петна по ноктите, задебеляването им и разрушаването им може да са признаци за настъпила гъбична инфекция. Фактори, които предразполагат развитието на онихомикоза са повишено изпотяване на ходилата, носене на тесни обувки, имуниен дефицит, захарен диабет, плуване в обществени басейни и др.
Гъбичната инфекция на ноктите може да бъде много упорита. Провежда се лечение с антимикотични препарати. При тежки случаи се налага оперативно лечение.
- Плантарни брадавици (кокоши трън)
Плантарните брадавици представляват плътни, кръгли образувания по кожата на стъпалата. Имат неравна повърхност, сиво-жълт цвят, размери от 1 до 10 mm. Причиняват се от човешкият папиломен вирус (HPV) тип 2, който причинява разрастване на кожата.
Силно вроговените брадавици по стъпалата могат да бъдат болезнени при ходене. Много често плантарните брадавици изчезват спонтанно. В други случаи се налага лечение със салицилова киселина, витамин А, противовирусни препарати, криотерапия, лазертерапия и др.
- Мазол
Мазолът представлява задебелена кожа с жълтеникав цвят. Среща се често по стъпалата и пръстите на краката. Възниква при повтарящи се механични въздействия (триене, натиск) върху кожата. Може да причини дискомфорт и болка. Лечението включва кератолитици, например салицилова киселина, електрокоагулация, криотерапия с течен азот, ексцизия.
- Невром на Мортън
Невромът на Мортън е доброкачествен тумор на плантарните нерви. Най-често се засяга нервът, разположен между трета и четвърта метатарзални кости. В тази зона нервът е подложен на голям натиск и това може да предизвика разрастване на нервна тъкан. Нервът се задебелява и полученото удебеление се нарича невром на Мортън. Болните съобщават, че сякаш усещат „камъче в обувката си“. Налице е болка в предната част на стъпалото, изтръпване на трети и четвърти пръст.
Лечението при невром на Мортън включва: осигуряване на покой, носене на подходящи обувки и ортопедични стелки. Ако оплакванията персистират може да се приложат кортикостероидни инжекции или да се извърши оперативно лечение – ексцизия на неврома.
- Диабетно стъпало
Диабетът е заболяване, при което се увреждат кръвоносните съдове и нервите по цялото тяло, включително и на краката. Болните от диабет трябва редовно да проверяват краката си за наличието на рани, с цел да предотвратят развитието на диабетно стъпало.
Диабетното стъпало е сериозно усложнение и честа причина за инвалидизация на пациентите. Характерни симптоми при диабетно стъпало са:
– изтръпване, мравучкане, болка в краката
– намалена чувствителност на крайниците
– деформация на ходилото, промяна на походката – поява на накуцване
– задебелена, суха и напукана кожа
– мазоли по краката
– поява на трудно зарастващи рани в зони, подложени на натиск
– инфектиране на раните
– гангрена на пръстите на краката.
Най-честите проблеми и заболявания на стъпалото:
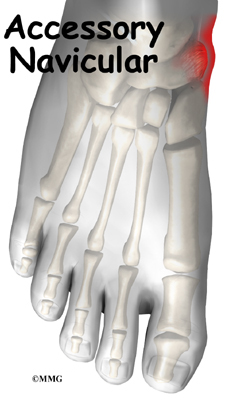
1.Проблеми с навикуларната кост
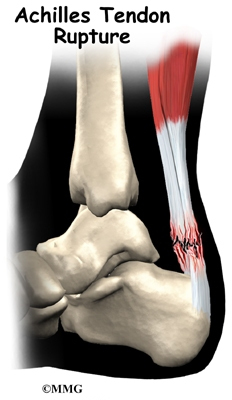
2.Проблеми с ахилесовото сухожилие
3.Бунионет (Tailor’s Bunion)
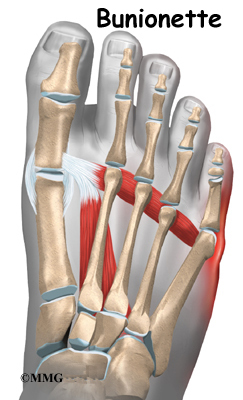
4.Изкривяване на палеца (Bunion – Xallux Valgus)

5.Деформации на пръстите (Claw Toes and Hammertoes)
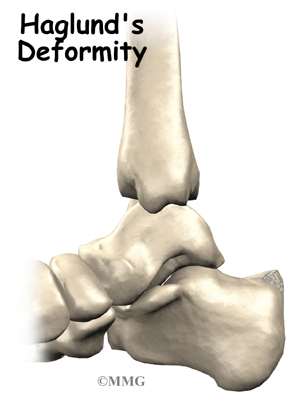
6.Деформация на петната кост ( Haglund’s Deformity)
7.Hallux rigidus
8.Враснал нокът на ноктите
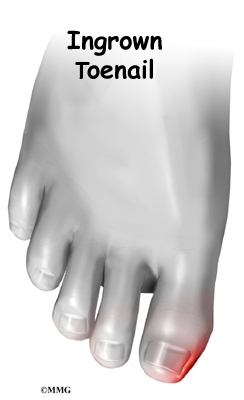
9.Неврома на Мортън
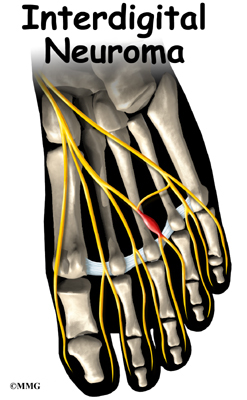
10.Дисекиращ остеохондрит на талуса
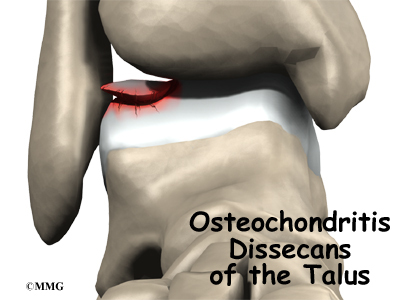
11.Плантарен фасциит (болка в петата)

12. Тендинит на задното тибиално сухожилие
13. Сезамоидит
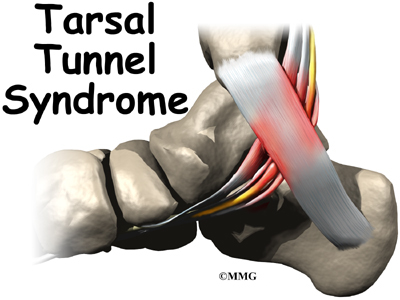
14.Синдром на тарзалния тунел

Ортопед-Травматолог, Спортна Медицина
Специалист Детски Ортопед, Специалист по дестко развитие
